Според светската статистика, денес околу 8,5% од популацијата страда од дијабетес.
Бројот на луѓе предиспонирани за дијабетес или со дијагностицирана болест е неколку пати поголем. И овие бројки продолжуваат да растат.
Сепак, сериозноста на компликациите со дијабетес се зголемува, што е причина за инвалидитет и голема смртност кај пациенти. Една од најтешките манифестации е дијабетична гломерулосклероза, која претставува закана за животот.
Дијабетична гломерулосклероза и гломерулопатија: што е тоа?
 Дијабетично заболување на бубрезите опфаќа оние патолошки промени кои се главно васкуларно потекло (микроангиопатија) и имаат доволна специфичност за дијабетес (нарушен метаболизам во ткивата на бубрезите).
Дијабетично заболување на бубрезите опфаќа оние патолошки промени кои се главно васкуларно потекло (микроангиопатија) и имаат доволна специфичност за дијабетес (нарушен метаболизам во ткивата на бубрезите).
Со оглед дека не се засегнати само гломеруларните апарати, туку и другите бубрежни структури, името е оправдано - дијабетична нефропатија.
Со инсулин зависен дијабетес, бубрежните компликации се нешто почести отколку кај дијабетес зависен од инсулин (30% и 20%). Развојот на гломерулосклероза е поврзан со привремени индикатори на дијабетес мелитус. Очигледни знаци на болест (протеинурија, хипертензија) се откриваат, како по правило, по 15 години од нејзиното откривање.
Но, веќе првите промени - зголемување на притисокот во гломерулите и зголемување на стапката на гломеруларна филтрација се појавуваат скоро истовремено со дијабетес. Губењето на албумин (микроалбуминурија) започнува да се појавува после 5 години, но сепак е нечувствително на конвенционалните тестови.
Развиената фаза (протеинурија, притисок, нарушена функција на гломеруларна филтрација) се открива по уште 5-10 години. Уремија се развива по 5 години од дијагнозата за очигледна загуба на протеини.
Причини за развој на патологија
Во дијабетес, етиопатогенезата на оштетување на бубрезите е поврзана со два меѓусебно зависни патолошки процеси:

- специфични метаболички (размена) дефекти;
- хемодинамички нарушувања.
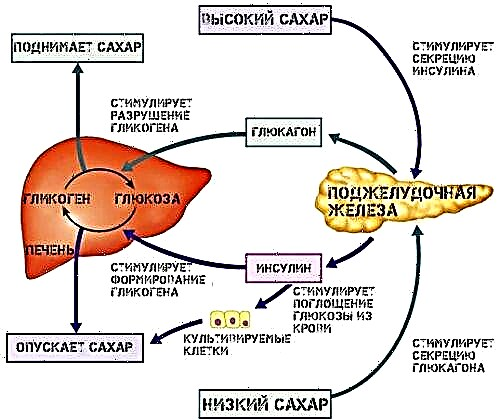
Нерамнотежата е намалена, пред сè, на зголемена гликозилација на крајните производи заради недостаток на инсулин.
Тоа е, постои зголемена приврзаност на шеќер кон органски молекули, што ги прави потешки и деформираат. Ова доведува до задебелување на главната мембрана на гломеруларните капилари и зголемување на интерваскуларниот слој (месангелна матрица).
Хемодинамичкиот фактор предизвикува зголемување на стапката на филтрација на гломерулацијата и ширење на нејзината област, што се јавува како одговор на хипоксија на ткивата.
Како резултат, се зголемува притисокот во капиларите на гломерулите, што предизвикува гломеруларна хипертрофија. Зголемената васкуларна пропустливост промовира навлегување на патолошки протеини, липиди и други молекули во матрицата на мезангиум.
 Исто така, постојат различни хипотези кои бараат да се објасни патогенезата на оштетување на бубрезите кај дијабетес:
Исто така, постојат различни хипотези кои бараат да се објасни патогенезата на оштетување на бубрезите кај дијабетес:
- имунолошки, објаснувајќи ја сериозноста на ангиопатиите со циркулацијата на имуните комплекси што можат да ги оштетат крвните садови;
- невроендокрини, што ги поврзува ангиопатијата со зголемено производство на хормони на надбубрежните жлезди, хипоталамус, аденохипофиза;
- генетско, поврзување на метаболички нарушувања кај дијабетес со пренесување на одредени локации во гените.
Симптоми кај дијабетичари
На оштетување на бубрезите кај дијабетес им се дава недоволно внимание заради продолжениот развој на промените, склоноста кон спонтани ремисии и недостигот на надворешни манифестации.
 Дијагнозата обично се утврдува во фаза на детални манифестации:
Дијагнозата обично се утврдува во фаза на детални манифестации:
- хипопротеинемија;
- албуминурија;
- умерена хипертензија (во почетната фаза);
- ретинопатија
- склоност кон оток.
Важен знак на дијабетично оштетување на бубрезите е ретинопатија, која е забележана кај 90% од инсулин зависни и 60% од пациенти кои не зависат од инсулин.
Промените во фундусот се толку карактеристични (микроануризми, ексудативни места околу садовите, макулата, хеморагии во форма на црвени точки во мрежницата), што е веројатно дека постои голема веројатност за дијабетична гломерулопатија.
Фазите на развој на болеста се поделени на:
- почетни (со мали манифестации);
- минливо (со очигледна протеинурија);
- финале (со бубрежна инсуфициенција).
Со тешка дијабетична нефропатија, се забележуваат различни нарушувања во компензирањето на дијабетесот.
Во тешки случаи, водечка улога во сликата на болеста е бубрежниот синдром, а нарушувањата на дијабетичкиот спектар остануваат во позадина.
Може да има видливо подобрување во тестовите за дијабетес (намалена гликоза во урината и крвта, потребата од инсулин може да се намали). Прогресијата на нефропатија може да предизвика нефротски синдром, за кој е потребна диференцијална дијагноза со гломерулонефритис и други бубрежни и системски патологии.
Дијагностички принципи
Не е можно да се детектираат првите знаци на дијабетични бубрежни промени со конвенционални клинички методи. Потребата за дијагноза е важна, бидејќи навремено откривање ви овозможува да започнете со терапија и да го спречите развојот на болеста.
Пред да се појават клиничките симптоми на гломерулопатија, се користат следниве методи за откривање на патологија:

- определување на гломеруларна филтрација (се намалува во првите месеци на болеста);
- определување на секреција на магнезиум (неговиот клиренс се намалува);
- студија за радионуклиди;
- контрола на албумин со креатинин во урината на утринскиот дел (откриено е губење на албумин).
Вредноста на раната биопсија е да се препознае специфична лезија во бубрежните крвни садови. Парче ткиво се зема за хистологија.
Зголемувањето под микроскоп открива задебелување на подрумската мембрана на капиларите гломерули во првите 1-2 години од почетокот на дијабетесот. Понатамошна патологија е изразена во зголемувањето на дебелината на мебелот, поразот на месангиумот.
Морфолошките промени се претставени со 4 форми:

- нодуларен:
- дифузно;
- ексудативен;
- мешани.
Нодуларен е најчест. Се карактеризира со формирање на заоблени нодули кои содржат мукополисахариди со висока молекуларна тежина, разни масни материи.
Тие пополнуваат или дел или целиот гломерул, компресирајќи ги капиларните јамки. Аневризмите се откриваат во садовите, главната мембрана е задебелена.
Со дифузна форма, се појавува хомогена промена во интерваскуларниот слој со формирање на структури слични на мембрана во него. Базалните мембрани на садовите значително се згуснуваат. Исчезнува структурирањето на гломеруларните васкуларни јамки.
 Ексудативната форма е почесто со тешки, брзо напредувачки форми. „Фибриноидните капачиња“ помеѓу ендотелот и главната капиларна мембрана, претставени во микропропарацијата, се состојат од имуноглобулини кои ги врзуваат комплементите (комплекс на антиген-антитела), што не е специфично за дијабетес. „Капсулите со капсула“ исто така може да бидат откриени во капсулата „Боуман“.
Ексудативната форма е почесто со тешки, брзо напредувачки форми. „Фибриноидните капачиња“ помеѓу ендотелот и главната капиларна мембрана, претставени во микропропарацијата, се состојат од имуноглобулини кои ги врзуваат комплементите (комплекс на антиген-антитела), што не е специфично за дијабетес. „Капсулите со капсула“ исто така може да бидат откриени во капсулата „Боуман“.
Комбинацијата на нодули со дифузна промена во мезанџалниот слој е карактеристична за мешана форма. Задебелени капиларни мембрани се наоѓаат во сите морфолошки форми. Растот на морфолошките промени доведува со текот на времето до задушен бубрег.
Промена во анатомијата на дијабетична нефропатија е претставена во описот на макродромот:
- големината на бубрезите намалена;
- поради размножување на сврзното ткиво, густината е зголемена;
- истенчен кортикален слој;
- површината изгледа фино зрнеста.
Можни компликации на дијабетична нефропатија
Промените во бубрезите со дијабетес се најчеста причина за смрт кај пациенти. Компликациите на нефропатија можат да се појават и во текот на првите години и по значителен временски период.
 Компликациите вклучуваат:
Компликациите вклучуваат:
- анемија
- постојан пораст на притисок;
- ретинални васкуларни промени;
- развој на срцев удар и мозочни удари.
Со развојот на постојана протеинурија, исходот на болеста е крајно неповолен. Развојот на бубрежна инсуфициенција доведува до уремија со голема смртност.
Методи на лекување
Третманот, пред сè, треба да биде насочен кон корекција на основната болест.
Принципите на терапија за нефропатија се следниве:

- диета со минимална количина едноставни јаглени хидрати, со намалување на филтрацијата на бубрезите - минимална количина на протеини;
- борбата против анемија;
- нормализирање на притисокот со употреба на лекови (АКЕ инхибитори);
- нормализација на липидниот метаболизам;
- ангиопротектори;
- со развој на знаци на бубрежна инсуфициенција - трансфер на инсулин;
- со знаци на уремија - хемодијализа.
Прогноза и превенција
Важни индикатори за градење на прогноза се:
- нивото на албуминурија-протеинурија;
- крвен притисок
- контрола на дијабетес.
Откривањето на микроалбуминурија и протеинурија со последователна прогресија ни овозможува да процениме колку е висок ризикот од неповолен исход.
Превенцијата на нефропатија се сведува на следниве мерки:
- контрола на шеќер и липиди;
- борба против вишокот тежина;
- исклучување од пушење;
- умерена физичка активност;
- контрола од експерти.
Поврзани видеа
Детали за дијабетична нефропатија во видеото: