Со подолг тек на болеста, пациентите треба да земаат лекови за дијабетес тип 2 од нова генерација. Првично, „слатка болест“ може да се контролира со правилна диета и активен животен стил, но со текот на времето, панкреасот се влошува и се користат лекови за намалување на шеќерот.
Има многу од нив на фармаколошкиот пазар, но кои имаат најголем терапевтски ефект?
Многу е тешко да се одговори на прашањето, бидејќи тие може да бидат погодни за еден пациент, но не се погодни за друг. Затоа, во овој напис, ефектот на главните видови на лекови ќе биде откриен.
Видови на лекови за дијабетес тип 2
 Дијабетесот тип 2 се нарекува независен од инсулин, затоа што со развојот на болеста, панкреасот се произведува хормон што го намалува шеќерот. Целиот проблем лежи во препознавањето на инсулин од периферните клетки во кои функцијата на рецепторот е нарушена. Во суштина, таквата патологија се развива кај постарата генерација од 40-годишна возраст, особено кај луѓе со вишок тежина и наследност.
Дијабетесот тип 2 се нарекува независен од инсулин, затоа што со развојот на болеста, панкреасот се произведува хормон што го намалува шеќерот. Целиот проблем лежи во препознавањето на инсулин од периферните клетки во кои функцијата на рецепторот е нарушена. Во суштина, таквата патологија се развива кај постарата генерација од 40-годишна возраст, особено кај луѓе со вишок тежина и наследност.
Денес, во светот се произведуваат нови лекови кои помагаат во нормализирање на концентрацијата на гликоза и го олеснуваат пациентот од симптоми на дијабетес. Подолу е листа на главните видови на лекови:
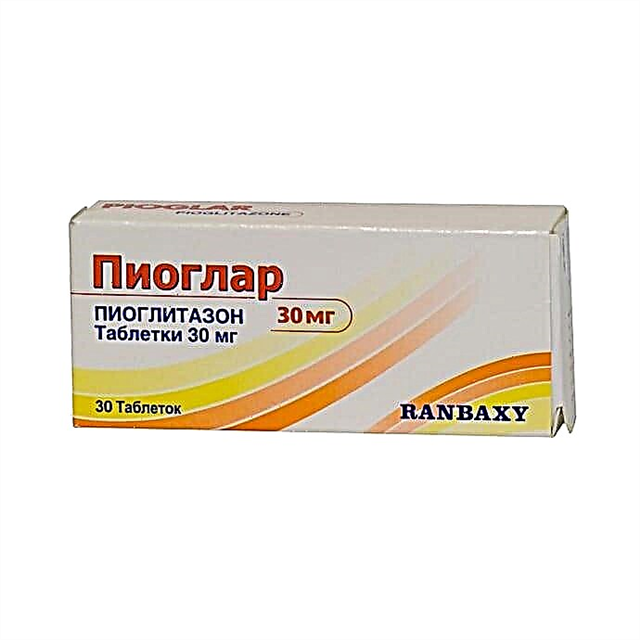
- Зголемување на подложноста на клетките на хормонот: тиазолидиониони (Дијаглитазон, Пиоглар), бигуаниди (Метформин, Глукофаж).
- Нови лекови кои започнаа да се создаваат во 2000-тите: DPP-4 инхибитори (Januvia, Onglisa), агонисти за рецептор GLP-1 (Baeta, Victoza), инхибитори на алфа-глукозидаза (Glucobai).
- Стимулирање на производството на инсулин: деривати на сулфонилуреа (Манинил, Глиурнорм, Дијабетон), меглитиниди (Старликс, Новонор).
Треба да се напомене дека дериватите на сулфонилуреа и меглитиниди негативно влијаат на панкреасот, исцедувајќи го. Кај пациенти кои земаат вакви лекови, постои ризик од преминување на втората форма на болеста на првата.
Сите горенаведени лекови се поврзани со новата генерација на лекови и се користат за лекување на дијабетес тип 2.
Секој од нив има свои карактеристики, предности и недостатоци, кои ќе бидат откриени малку подоцна.
Карактеристики на третман со дијабетес
 Откако некое лице открие во себе два главни симптома на болеста - незаситна жед и честа мокрење, тој ќе мора итно да се консултира со терапевт, кој ќе го упати на соодветна дијагноза.
Откако некое лице открие во себе два главни симптома на болеста - незаситна жед и честа мокрење, тој ќе мора итно да се консултира со терапевт, кој ќе го упати на соодветна дијагноза.
При полагање на тестот, се зема капиларна или венска крв и, доколку се добијат резултати што ги надминуваат граничните вредности од 5,5 и 6,1 mmol / L, соодветно, можеме да зборуваме за развој на предјабетес или дијабетес.
Потоа, за да се утврди видот на патологијата, се спроведува анализа на ниво на C-пептид и GAD антитела. Ако пациентот има втор вид дијабетес, лекарот што присуствува развива режим на лекување што вклучува:
- специјална диета;
- физичка активност;
- постојано следење на нивото на гликоза;
- земање лекови за намалување на шеќерот.
Во исто време, во почетната фаза на развој на болеста, пациентот може да направи со соодветна исхрана, активен одмор и контрола на шеќерот. На секои 2-3 месеци тој е должен да полага тестови во медицинска установа, така што лекарот може да утврди колку е ефикасен третманот. Ако состојбата на пациентот се влоши, лекарот ќе мора да препише апчиња за дијабетес со хипогликемичен ефект.
Ако пациентот е дебели, тогаш лекарот најверојатно ќе препише лекови со активната супстанција - метформин. Употребата на оваа алатка ќе помогне да се намали телесната тежина и нивото на гликоза. Ако пациентот нема таков проблем, тогаш лекарот пропишува лекови кои ја зголемуваат чувствителноста и производството на инсулин од панкреасот. Исто така, треба да се земат предвид патологии поврзани со дијабетес. На пример, ако пациентот има проблеми со бубрезите, тогаш лекарот треба да избере такви лекови што ќе бидат излачувани од други органи.
Како што можете да видите, секој дијабетичар бара посебен пристап во третманот на болеста. Затоа, само лекарот што присуствува ќе може да препише најсоодветни лекови и да ја пресмета нивната доза. Само-лекувањето не вреди, секој лек има контраиндикации и несакани ефекти што можат да доведат до сериозни неповратни последици.
Лекови за зголемување на чувствителноста на клетките
 Тиазолидиониони биле откриени неодамна и само во последните години почнаа да се користат како хипогликемични лекови. Овој вид на лекови не влијае на панкреасот за производство на инсулин, тоа влијае на подложноста на клетките и ткивата на хормон за намалување на шеќерот.
Тиазолидиониони биле откриени неодамна и само во последните години почнаа да се користат како хипогликемични лекови. Овој вид на лекови не влијае на панкреасот за производство на инсулин, тоа влијае на подложноста на клетките и ткивата на хормон за намалување на шеќерот.
Покрај намалувањето на гликемијата, зголемувањето на чувствителноста на рецепторите, тиазолидидиониите поволно влијаат на липидниот профил. Хипогликемичен ефект на овие лекови е 0,5-2%. Затоа, тие можат да се користат како со монотерапија, така и во комбинација со инсулин, метформин и сулфонилуреа.
Тиазолидиониони вклучуваат лекови како Пиоглар, Актос, Диглитазон. Нивната предност е тоа што тие практично не предизвикуваат хипогликемија. Оваа група на лекови се смета за најперспективна во борбата против отпорност на инсулин.
Претставник на biguanides е супстанцијата метформин. Дека е активна компонента на лековите од оваа група. Почна да се користи во медицинската пракса од 1994 година. До денес, ваквите лекови се најпопуларни кога се препишуваат на пациенти со дијабетес. Метформин ја намалува гликозата од црниот дроб до крвта и ја зголемува чувствителноста на периферните ткива кон произведениот инсулин. Во аптеката, фармацевтот може да понуди прилично голем број аналогни лекови, бидејќи сите ја содржат главната компонента - метформин, единствената разлика е кај ексципиентите. Овие вклучуваат Bagomet, Gliformin, Glyukofazh, Formmetin, Siofor, Metformin 850 и други.
Меѓу позитивните аспекти на дејството на метформин, може да се разликува мала веројатност за хипогликемија, спречување на атеросклероза, губење на тежината и можност за комбинација со инсулин и други лекови за намалување на шеќерот. Во некои случаи, можни се непожелни последици и недостатоци на метформин, на пример:
- Нарушувања на дигестивниот тракт на почетокот на терапијата (гадење, повраќање, надуеност, дијареја, недостаток на апетит).
- Неможноста да се користи лекот за болести на црниот дроб, респираторниот тракт, срцева и бубрежна слабост.
- Мал ризик од развој на кома со кисело млеко.
Покрај тоа, за време на долготрајна терапија, може да се појават проблеми со недостаток на витамин Б12.
Нови лекови
 DPP-4 инхибиторите се нова генерација на лекови, тие се користат од 2006 година. Само таквите лекови не влијаат врз формирањето на инсулин. Тие се во состојба да го заштитат полипептидот 1 (ГЛП-1) сличен на глукагон, создаден од цревата од уништувањето на ензимот ДПП-4.
DPP-4 инхибиторите се нова генерација на лекови, тие се користат од 2006 година. Само таквите лекови не влијаат врз формирањето на инсулин. Тие се во состојба да го заштитат полипептидот 1 (ГЛП-1) сличен на глукагон, создаден од цревата од уништувањето на ензимот ДПП-4.
Ова е од каде потекнува името на овие лекови. GLP-1 провоцира производство на инсулин, со што се намалува нивото на шеќер во човечкото тело. Покрај тоа, GLP-1 не дозволува развој на глукагон, што, пак, го спречува инсулинот да го искористи својот ефект.
Позитивно е што ваквите лекови не предизвикуваат хипогликемија, бидејќи тие престануваат да дејствуваат по стабилизацијата на содржината на шеќер. Тие не ја зголемуваат телесната тежина и се користат со скоро сите лекови. Исклучок се агонистите за инјектирање на GLP-1 рецептори, инсулин (може да се препише само Galvus). Лековите можат да предизвикаат несакани реакции поврзани со болки во стомакот, исто така не е препорачливо да ги користите за патологии на црниот дроб или бубрезите. Денес, вообичаени се лекови како што се саксаглиптин (Онглиса), ситаглиптин (Јанувија) и вилдаглиптин (Галвус).
Агонистот на рецептор GLP-1 е хормон кој не само што дава сигнали на панкреасот за производство на инсулин, туку и го намалува апетитот и ги обновува оштетените бета клетки. Бидејќи GLP-1 после јадење е уништен во рок од 2 минути, тој не може целосно да влијае на производството на инсулин. Затоа, постојат аналози на Виктоц и Бајет, кои се пуштени во форма на инјекции. Треба да се има предвид дека последниот лек трае само неколку часа, а Виктоза - цел ден.
Инхибитори на алфа глукозидаза спречуваат конверзија на јаглени хидрати во гликоза. Ваквите лекови се најкорисни кога дијабетичарот има зголемување на концентрацијата на гликоза после јадење. Дијабетични лекови може да се користат во комбинација со какви било хипогликемични лекови. Значајни негативни последици при земање инхибитори на алфа-глукозидаза се дигестивни проблеми - подуеност, дијареја. Затоа, тие не можат да се користат за цревни заболувања. Комплексната употреба со метформин е исто така непожелна, бидејќи може да предизвика зголемување на симптомите на гастроинтестинални нарушувања.
Главните претставници на ваквите лекови се Глукобаи и Дијастабол.
Инсулински стимуланси
Хипогликемичниот ефект на дериватите на сулфонилуреа беше случајно откриен за време на Втората светска војна, кога се користеа за борба против инфекции. Овие лекови дејствуваат на бета клетките лоцирани во панкреасот кои синтетизираат инсулин. Ваквите лекови за дијабетес продолжуваат со производство на хормон, а исто така ја подобруваат чувствителноста на клетките и ткивата кон него.
Во исто време, лековите имаат некои неповолности: зголемување на телесната тежина, хипогликемија (брзо намалување на нивото на шеќер под нормалното), overstrain и исцрпување на бета клетките. Како резултат, кај некои дијабетичари, болеста преминува во тип 1, за што е задолжителна инсулинска терапија. Во аптеката можете да купите која било од четирите класи на деривати на сулфонилуреа, на пример:
- глибенкламид (Манинил);
- гликлазид (Diabeton MV, Glidiab MV);
- глицидон (glurenorm);
- глимепирид (Амарил, Глемаз).
Меглитинидите го стимулираат производството на панкреасот хормон. Многу лекари препорачуваат нивна употреба од страна на пациенти кои имаат висок крвен шеќер после јадење. Овие лекови треба да се конзумираат три пати на ден пред главниот оброк. Нивната употреба заедно со дериватите на сулфонилуреа ќе бидат безначајни, бидејќи тие имаат ист ефект. Во аптеката можете да купите средства за третман на дијабетес тип 2, кои се поделени во две класи: репаглинид (Новонорм) и нагетинилин (Старликс).
Прегледите на многу пациенти укажуваат дека Новонорм не само што го намалува нивото на шеќер после јадење, туку го намалува и на празен стомак. Во исто време, хипогликемискиот ефект на таквите лекови варира од 0,7 до 1,5%. Во овој поглед, тие често се користат со лекови, освен сулфонилуреа.
Меѓу предностите на меглитинидите може да се разликува дека тие не ја зголемуваат телесната тежина и во помала мера предизвикуваат напади на хипогликемија. Несаканите ефекти при употреба на лекови може да бидат нарушувања на дигестивниот систем, синузитис, главоболки, инфекции на горниот респираторен тракт. Меѓу недостатоците, може да се издвојат високата цена на препаратите, повторната администрација во текот на денот и ефектот на намалување на шеќерот.
Како што можете да видите, има многу лекови кои го намалуваат нивото на шеќер. Но, секој од нив има различен ефект врз телото на пациентот. Затоа, при третман на дијабетес тип 2, неопходно е да се консултирате со лекар. Тој е тој што ќе може да избере лек со најмногу позитивен ефект и најмалку штета на телото на дијабетичар. Видеото во оваа статија ќе одговори на прашања во врска со почетокот и третманот на дијабетес.