Дијабетес мелитус е опасна болест, често придружена со истовремени заболувања. Овие вклучуваат дијабетична ангиопатија. Без оглед на неговиот вид, пациентот може да доживее сериозни компликации. Затоа, важно е да се идентификува проблемот навреме и да се започне со третман. Но, за ова е неопходно да се даде одговор на прашањето - дијабетична ангиопатија: што е тоа, како се манифестира и како да се справиме со тоа?
Суштината на болеста, причините за нејзиниот развој и факторите на ризик
Производите за метаболизам на гликоза се импрегнираат во крвни протеини и ткивни ткива. Со зголемено ниво на гликоза во организмот, карактеристично за луѓето кои страдаат од дијабетес, се зголемува количината на такви супстанции. Како резултат, ткивата на телото почнуваат да ја губат претходната нормална структура. Васкуларниот систем на една личност најмногу страда, бидејќи theидовите на садовите се многу чувствителни на хипергликемија.
Со дијабетична ангиопатија на долните екстремитети, се менува структурата на садовите лоцирани во нозете. Еластичноста на нивните wallsидови се намалува, тие стануваат подебели. Како резултат, васкуларниот лумен е намален. Во некои случаи, се јавува затнување на артериите. Поради сите овие промени, снабдувањето со крв во долните екстремитети се влошува. Најмногу од сè, слична ситуација влијае на стапалата, најдалечните сегменти на нозете.
Прекршувањата во циркулацијата на крвта доведуваат до глад на кислород, поради што долните екстремитети веќе не можат целосно да ги извршуваат своите функции.
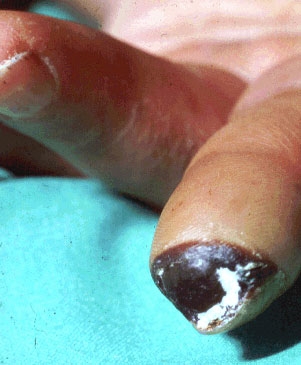
Ова доведува до трофични промени во кожата, појава на некроза, гангрена. Поради неповратни промени, често е неопходно да се ампутираат индивидуални прсти, целото стапало или, во екстремни случаи, целиот екстремитет. Дијабетична ангиопатија е вклучена во Меѓународната класификација на болести, нејзиниот код за MBK 10 е E10.5 и E11.5.
Во зависност од тоа кои садови се зафатени, се разликуваат две форми на болеста:
- микроангиопатија - со оваа форма на болеста се засегнати малите крвни садови (т.е. капилари);
- макроагнинопатија - е деформација на големи садови (зборуваме за вени и артерии).
Развојот на ангиопатија се јавува со продолжено дијабетес мелитус. Обично, ваквите компликации се јавуваат кај луѓе кои страдаат од оваа болест десет до петнаесет години. Иако оштетувањето на нозете се јавува во седумдесет проценти од случаите, садовите лоцирани во други органи може да бидат деформирани. Ова се однесува на очите, црниот дроб, срцето, мозокот.
Ангиопатијата се наоѓа исклучиво кај луѓе со дијабетес. Покрај тоа, неговиот вид не е важен во овој случај. Главната и единствена причина за развој на болеста е продолжено покачено ниво на гликоза во крвта. Очигледно, сите дијабетичари се изложени на ризик. Но, постојат некои фактори кои ја зголемуваат можноста за развој на ангиопатија на садовите. Меѓу нив се:
- ниво на шеќер во крвта. Колку е повисоко, толку побрзо и потешко оди болеста;
- времетраењето на дијабетесот. Бидејќи развојот на ангиопатија е директно поврзан со тоа колку долго се одржува зголемено ниво на гликоза во крвта, толку подолго лице има дијабетес, толку е поголема шансата за развој на болеста;
- хипертензија Тој е фактор на ризик поради неговиот негативен ефект врз микроциркулацијата на крвта;
- дебелината Вишокот тежина влијае на прогресијата на трансформациите во садовите, забрзувајќи ги;
- употреба на тутун. Поради пушење во големи садови, се депонираат атеросклеротични наслаги, се стеснуваат капиларите;
- прекумерно / недоволно оптоварување на долните екстремитети. Недостаток на физичка активност, како и премногу физички напор, го влошуваат текот на болеста;
- зголемена коагулација на крв. Негативно влијае на крвните садови, забрзувајќи ги дијабетичните промени што се случуваат во нив.
Симптоми на болеста
Симптомите на дијабетична ангиопатија на долните екстремитети зависат од тоа кои садови се зафатени и времетраењето на болеста. Текот на микро- и макроагнинопатија обично се дели на неколку фази. Секоја фаза се карактеризира со одредено ниво на трансформации во садовите и симптомите што се манифестираат.
Се разликуваат шест степени на микроангиопатија:
- нула степен Се карактеризира со целосно отсуство на симптоми. Во овој поглед, тешко е да се идентификува болеста во оваа фаза на развој, бидејќи пациентите ретко се консултираат со лекар. Но, за време на инспекцијата, специјалистот може да ги забележи промените што започнале;
- прв степен Првите знаци на болеста се појавуваат во оваа фаза. Тие се состојат во промена на сенката на кожата на нозете (станува бледа), појава на мали чиреви (не придружени со воспаление на кожата што ги опкружува и не предизвикува силна болка);
- втор степен Чирови се продлабочуваат. Тие можат да влијаат на мускулното ткиво и коските. Болката се манифестира;
- трет степен. Места на чиреви почнуваат да изумираат (се појавува некроза, се шири на дното на формацијата и нејзините рабови). Кожата околу чир се претвора во црвена боја, се појавува оток. Во некои случаи, пациентите развиваат остеомиелитис (коскеното ткиво станува воспалено). Исто така, можни се и апсцеси и флегмон;
- четврт степен. Се карактеризира со ширење на некроза надвор од чир (на прсти или негов почеток);
- петти степен. Екстремна форма на некроза. Се протега на целото стапало. Во овој случај, невозможно е да се спаси. Во оваа фаза, пациентот е ампутиран.
Се разликуваат четири фази на макроангиопатија:
- првата фаза. Во првата фаза на макроангиопатија се забележува задебелување на ноктите и вкочанетост на прстите. За време на вежбање, брзо се појавува чувство на замор во нозете. Првите движења по спиењето се ограничени. Се манифестира „наизменична клаудикација“ (на секои петстотини до илјада метри). Покрај тоа, болеста се манифестира во зголемено потење на екстремитетите. Нозете лесно замрзнуваат;
- 2а фаза. Пациентите периодично вкочанети нозе, замрзнување на нозете се чувствува дури и во топлата сезона. Забележано е бланширање на кожата на екстремитетите, потењето се зголемува. „Интермитентна клаудикација“ се појавува на секои двесте до петстотини метри;
- 2б фаза. Сите горенаведени симптоми перзистираат, но магливоста се појавува по педесет до двесте метри;
- 3а фаза. На веќе манифестираните симптоми, се додаваат болки, кои се интензивираат со почетокот на ноќта. Често се појавуваат грчеви во нозете. Постои чувство на печење во кожата, кое станува суво и ронливо. Нозете стануваат бледи кога пациентот легнува. „Интермитентна клаудикација“ се јавува на секои педесет метри;
- 3б фаза. Болните сензации стануваат постојани. Забележано е оток на нозете. Се појавуваат чирови со некроза;
- четврта фаза. Последната фаза на болеста. Некрозата се протега на прстите, понекогаш и на целото стапало, поради што ткивата на екстремитетите умираат. Поради ова, инфекциите можат да се развијат во телото, придружено со општа слабост и зголемување на телесната температура на пациентот.
Во случај на непочитување на правилата за лична хигиена и недостаток на контрола на текот на болеста, нечистотијата формирана од ангиопатија ќе навлезе во чир, што се должи на заразен процес.
Ако инфекцијата се случи неодамна, и сè уште немаше време да се развие, можете да ја поправите ситуацијата со помош на антисептици. Со масивна некроза на нозете ткиво, екстремитетот ќе мора да биде ампутиран.
Деструктивните процеси што се случуваат во садовите на екстремитетите не можат да бидат обратни. Целосно лекување на пациентот е исто така невозможно. Единствено што може да направи модерната медицина е да го забави развојот на ангиопатија. Но, за ова, болеста мора да се открие навреме, што е спречено од отсуство на јасно изразени симптоми во почетните фази на неговиот развој.
Дијагностика
За да се направи точна дијагноза, специјалист ќе мора да спроведе дијагноза. Тој ќе ги слуша жалбите на пациентот и ќе ги испита. Покрај тоа, ќе биде неопходно да се утврди нивото на гликоза во крвта и урината. За ова се вршат посебни анализи. Исто така, ќе треба да спроведете специјализирано истражување:
- доплерографија на долните екстремитети, односно ултразвучен преглед. Користејќи го овој метод, можете да ја одредите брзината на протокот на крв и да ги пронајдете точките на кои се забавува. Доплерографијата исто така ви овозможува да ја утврдите состојбата на вените. Сличен преглед е задолжително спроведен ако пациентот има гангрена, трофичен улкус;
- артериографија на долните екстремитети. Суштината на методот е администрација на специјална супстанција во садовите, чиј премин преку садовите се следи со рентген. Така, можете да дознаете кои садови се оштетени;
Покрај сето погоре, специјалистот ќе ја мери пулсацијата и притисокот врз садовите лоцирани во подножјето, и на артериите лоцирани под коленото и на бутот.
Третман на болести
Основата на третманот е одржување на нивото на шеќер во крвта на нормално ниво.
Ова се постигнува со земање на специјални лекови кои ја намалуваат количината на гликоза во крвта и го стимулираат ослободувањето на инсулин. Третманот за дијабетес се спроведува под надзор на лекар. Покрај тоа, важно е постојано следење на нивото на гликоза во урината и крвта. Меѓу лековите кои ја намалуваат гликозата, може да се разликува следново:
- Глибенкламид. Поволно влијае на ослободување на инсулин. На првиот ден од администрацијата земете една таблета од лекот. Следно, дозата се зголемува прво на две, а потоа на три таблети. Земената доза зависи од нивото на шеќер;
- „Дијастабол“. Го стимулира распаѓањето на јаглехидратите пред да се формира глукоза, поради што нивото на шеќер во крвта се одржува на нормално ниво. Лекот се зема три пати на ден, една таблета истовремено (50 мг). Прилагодувањето на дозата се спроведува еден месец по почетокот на лекот;
- Амарил. Влијае врз секрецијата на инсулин. Дневниот внес е 1 таблети (еден милиграм). На секои две недели, дозата се зголемува (секој пат за еден милиграм).
Ако пациентот има дијабетична макроангиопатија, пропишани се агенси кои влијаат на нивото на холестерол. Меѓу нив се:
- Торвакард. Покрај потиснување на синтезата на холестерол, ја зголемува отпорноста на крвните садови. Првичната дневна доза на лекот е десет милиграми. Просечната доза е дваесет милиграми. Во некои случаи, може да се зголеми на четириесет милиграми;
- Зокор. Влијае на холестеролот. Дозата е иста како и во претходниот случај. Лекот се зема во вечерните часови;
- Ловастерол Употребата на лекот доведува до сузбивање на формирањето на холестерол во црниот дроб, намалувајќи го неговото ниво во крвта. Стандардната доза е дваесет милиграми. Доколку е потребно, може да се зголеми на четириесет милиграми. Лекот се зема еднаш дневно.
Покрај тоа, на пациентот може да им се препишат лекови кои ја разредуваат крвта, ја подобруваат циркулацијата на крвта, ги стабилизираат метаболичките процеси, лекови против болки и антибиотици против инфекции. Специфичниот режим на третман зависи од состојбата на пациентот и фазата на развој на болеста.
Во некои случаи, операцијата може да биде неопходна. Операциите се изведуваат на:
- присуство на ограничени области на стеснување на погодените големи садови (бајпас хирургија, тромбектомија, ендоваскуларна интервенција);
- екстензивно оштетување на артериите, нивно стеснување (во овој случај, се отстрануваат нервните јазли кои се одговорни за спазмот);
- присуство на гнојни рани, флегмон, некроза на прстите. Целта на операцијата е отстранување на мртво ткиво, дренажа на гнојни шуплини. Во некои случаи, се врши ампутација на прстите;
- откривање на гангрена. Во овој случај, се врши ампутација. Во зависност од погодената област, екстремитетот се отстранува на ниво на бутот, долниот дел на ногата, предниот дел.
Превентивни мерки
Дијабетична ангиопатија на садовите на долните екстремитети не мора да доведе до развој на гангрена и понатамошно ампутација на екстремитетите. Согласно препораките на лекарот и навремена превенција, може да не се појави гангрена. Во меѓувреме, приближно деведесет проценти од пациентите кои не се вклучиле во навремено лекување на болеста и не го смениле својот животен стил, 5 години по развојот на болеста развиваат некроза на стапалото. Во десет проценти од случаите, тоа доведува до инфекција на крвта и смрт на пациентот.
Превенција на дијабетична ангиопатија е:
- придржување кон посебна диета, која се состои во ограничена употреба на сол, јаглени хидрати, липиди;
- одбивање на навики кои се штетни за здравјето (како од употреба на тутун, така и од алкохолни пијалоци);
- правилно избрани физички активности (се развива збир на вежби кои не ја влошуваат тахикардија, ангина пекторис и други болести);
- дневно се шетаат на улица. По можност во области со чист воздух. Времетраењето на секоја прошетка треба да биде најмалку 40 минути;
- корекција на тежината (за дебелината);
- постојано следење на холестеролот и шеќерот во крвта, како и следење на крвниот притисок;
- избегнување на стресот;
- земајќи мултивитамински препарати кои го зајакнуваат организмот.
Како што споменавме порано, невозможно е да се излечи болеста. Но, со помош на превентивни мерки, може да се избегне нејзиниот понатамошен напредок.
Така, дијабетичната ангиопатија доведува до намалување на еластичноста на васкуларните wallsидови и намалување на артерискиот лумен. Поради ова, нарушен е нормалниот проток на крв, што ја намалува функционалноста на зафатените екстремитети. Болеста е чудна само кај пациенти со дијабетес мелитус. Симптомите на болеста зависат од оштетените садови и степенот на развој на болеста.
Ако се пронајдат знаци на болест, консултирајте се со доктор. Тој ќе дијагностицира и одбере оптимален режим на третман. Ако не започнете со терапија, може да се појават компликации што ќе доведат до ампутација или смрт.