Дијабетес мелитус е хронично заболување кое се карактеризира со метаболички нарушувања, главно метаболизам на гликоза (шеќер) и липиди. Терминот "дијабетес мелитус" комбинира неколку нозолошки форми кои се исти во нивните симптоми, но се разликуваат во механизмот на развој на патолошкиот процес и начини за негово елиминирање.
Дијабетес тип 2 е една од најчестите форми. Во 80% од сите клинички случаи, оваа патологија е дијагностицирана, а околу 50% од пациентите не се свесни за присуството на болеста заради асимптоматскиот тек на болеста. Написот детално ги опишува причините за појава на патологија, симптоми, дијагноза и терапевтски мерки.
Општи податоци
Според статистичките податоци, до 5% од популацијата на секоја земја има дијабетес, а кај постарите лица и оние со патолошка телесна тежина, бројката се зголемува на 20-25%. Токму оваа ендокрина патологија зафаќа едно од водечките места меѓу причините за инвалидитет и морталитет на пациентите (тоа е пред само заболувања на кардиоваскуларниот систем и процесите на туморот).
Ако зборуваме за дијабетес, причините за нејзиниот раст вклучуваат следниве фактори:
- се зголемува бројот на генетски патологии кои се вклучени во механизмот на развој на оваа болест;
- во поразвиените земји, зголемувањето на бројот на дијабетичари се должи на зголемувањето на животниот век на населението;
- неухранетост, лоши навики, патолошки телесна тежина - овие фактори се повеќе се појавуваат во животот на претставниците на општеството;
- инциденцата на атеросклеротични промени во садовите се зголемува.

Навремената дијагностика ви овозможува да ја идентификувате болеста во раните фази и да спречите нејзина прогресија
Како и зошто се развива болеста?
Дијабетес тип 2 (не-инсулин-зависен дијабетес мелитус, NIDDM) се карактеризира со високо ниво на шеќер во крвотокот на пациентот, што се појавува како резултат на фактот дека клетките и ткивата на телото ја губат чувствителноста на инсулин. Оваа супстанца е панкреас хормон одговорна за транспорт на гликоза и нејзино продирање во клетките. Наспроти позадината на голем број на промени, чувствителните клеточни рецептори едноставно не го „гледаат“ хормонот, иако неговото ниво е доволно за да ги заврши задачите.
Наследноста
Во оваа фаза, нема сомнение дека наследните фактори имаат важна улога во развојот на патологијата. Според клиничките студии, генетската предиспозиција за дијабетес тип 2 не е помалку од улогата на истиот фактор во појавата на болест тип 1 (зависен од инсулин).
Потврда - појава на болест кај 95% во исто време и во двете идентични близнаци. Сепак, механизмот за учество на генетскиот „дефект“ не е целосно проучен. Постојат две можни опции:
- Два гени се вклучени во развојот на болеста, кои се целосно поврзани едни со други. Првиот е одговорен за кршење на производството на хормони од панкреасот, вториот - за намалување на чувствителноста на клетките и ткивата кон него.
- Постои повреда во процесот на "признавање" на молекулите на шеќер од клетките чувствителни на инсулин.
Врска до дебелината
Колку е поголем степенот на дебелина, толку е поголема веројатноста за појава на дијабетес мелитус тип 2 и доколку првиот степен на зголемување на телесната тежина го удвојува ризикот, тогаш неговиот тежок степен е 10-12 пати.
Водечкото место е дадено на "внатрешната" маст, која се депонира околу органите. Неговото присуство е поврзано со појавата на болеста и други фактори на провоцирање (зголемување на холестеролот во крвта, зголемување на крвниот притисок, намалување на чувствителноста на инсулин).

Присуството на голем слој на висцерална маст е еден од факторите кои предизвикуваат „слатка болест“
Хипотеза за неухранетост
Научниците докажаа дека несоодветната исхрана за време на интраутериниот живот и првите 1-3 години може да го забави функционирањето на панкреасот. На прв поглед, ова звучи чудно, сепак, се знае дека детето е родено со комплетен сет на мозочни клетки, гломерули на бубрезите и само половина од бројот на сексуални клетки на инсулин кои се присутни во телото на возрасен.
Замор на панкреасот
Се верува дека не-инсулин-зависен дијабетес мелитус може да се развие како резултат на нерамнотежа помеѓу работата на жлездата и чувствителноста на хормонот на клетките на организмот. Бидејќи ткивата почнуваат да реагираат помалку на хормонот, жлездата се обидува да ја надомести состојбата со поголемо производство на инсулин. Се додека таа е во состојба да го стори тоа на соодветно ниво, чувствителноста е во состојба да се „израмни“.
Штом се појави осиромашување на органите, се развива болест, која со текот на времето може да се претвори во 1 вид патологија.
Провокативни фактори
Покрај горенаведените причини, факторите на ризик се вклучени во развојот на дијабетес мелитус тип 2, кои ја зголемуваат веројатноста за појава на болест. Овие вклучуваат:
 Храна дозволена за дијабетес тип 2
Храна дозволена за дијабетес тип 2- неправилна исхрана (прејадување, јадење големи количини масна храна);
- недостаток на соодветна контрола врз балансот на водата;
- неактивен животен стил;
- злоупотреба на алкохол
- пушење;
- долготрајна употреба на голем број на лекови (хормони на надбубрежниот кортекс, диуретици, антипсихотици);
- возраст (над 45-50 години);
- историја на гестациски дијабетес (форма која влијае на исклучителни бремени жени);
- полицистичен јајник;
- висок крвен притисок и "лош" холестерол;
- други болести (синдром Истенко-Кушингов, тумор на надбубрежната жлезда, акромегалија).

Наспроти позадината на феохромоцитом (тумор на надбубрежната жлезда), може да се појават 2 типа на „слатка болест“
Фази и степени на болест
Кај дијабетес мелитус тип 2, управувањето со пациентите се избира во зависност од тежината на патологијата:
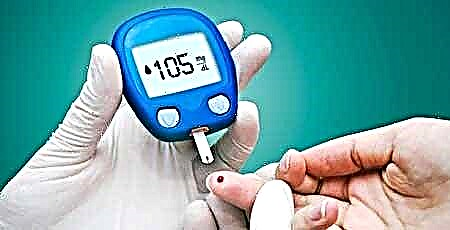
- Лесно - фигурите на шеќер во крвта не го надминуваат прагот од 8,5 mmol / l, во урината нема гликоза. Пациентите може да немаат поплаки, бидејќи повеќето од нив не се ни свесни за присуството на болеста.
- Индикатори за средно - гликемија над 8,5 mmol / l, симптомите се во целосна замав. Дијабетес мелитус тип 2 се манифестира во фактот дека пациентите се жалат на постојана желба да пијат, уринираат многу, се жалат на осип на кожата и намалување на нивото на визија.
- Тешка - манифестирана со сериозни метаболички нарушувања. Повеќето дијабетичари имаат компликации од визуелниот анализатор, бубрезите и мозокот. Висок ризик од компликации во кома.
Во зависност од бројот на гликемија и колку можат да се чуваат во прифатлива рамка, тие разликуваат:
- компензиран дијабетес;
- субкомпензиран дијабетес мелитус;
- состојба на декомпензација.
Во првото олицетворение, настаните се развиваат на таков начин што индикаторите за шеќер се близу до нормалното. Тие не бараат сериозна медицинска интервенција, може да се коригираат со помош на соодветна физичка активност и диетална терапија.
Состојбата на поткомпензација бара сериозен третман, а општата состојба на пациентот бара корекција. Ова е неопходно за да се спречи прогресијата на болеста и спречувањето на хронични компликации кои доведуваат до инвалидитет.
Декомпензираниот дијабетес е најтешка варијанта на патологијата. Како по правило, овие се терминални фази, кои се карактеризираат со појава на дијабетична ретинопатија (оштетување на окото до слепило), нефропатија (хронична бубрежна инсуфициенција), оштетување на мозочните клетки и крвните садови.
Симптоми
Почетокот на болеста, за разлика од патологијата од типот 1, е постепено. Болеста се развива долго време, повеќето пациенти учат за присуство на дијабетес на приемот на нефролог, офталмолог, невропатолог. Дијагнозата може да се појави по следниот лекарски преглед според резултатите од лабораториските тестови.
Пациентите се жалат на прекумерно чести мокрење, желба да консумираат големи количини на вода, значителна слабост и брз замор. Пациентите велат дека брзо се уморни и се чувствуваат лошо по тешкиот физички напор. Во исто време, зголемен апетит, ноќни грчеви, промена на визуелната острина на полошо, појавуваат осип на кожата.

Со знаци, можете да погодите присуство на болеста, но дијагнозата се потврдува исклучиво со лабораториски студии
Важно! Мажите се жалат на намалена сексуална желба, рано ејакулација, исчезнување на сексуалната желба во самиот момент на сексуална интимност.
Болеста од типот 2 веќе во фаза на почетна посета на лекар може да биде придружена со следниве манифестации:
- високо ниво на шеќер - 100% од случаите;
- патолошки телесна тежина - 80%;
- високо ниво на инсулин во крвта пред јадење - 78%;
- зголемен број на крвен притисок - 50%;
- зголемување на „лошиот“ холестерол во крвта - 50%;
- срцеви и васкуларни заболувања - 30%;
- оштетување на очите и периферниот нервен систем - 15-20%;
- оштетување на бубрезите - 5-7%.
Како се дијагностицира болеста?
Постојат основни и дополнителни студии кои ја потврдуваат дијагнозата. Главните вклучуваат рафинирање на индикаторите за шеќер во крвта (венска, капиларна) пред оброците и неколку часа по внесувањето на прехранбени производи во организмот, тест со оптоварување на шеќер и определување на гликозилирани броеви на хемоглобин.
Дополнително истражување:
- Ц пептид;
- ниво на имунореактивен инсулин;
- биохемија во крвта.
Индикации за хоспитализација на пациент во болница:
- декомпензација на болеста;
- оштетување на садовите на долните екстремитети со болка и присуство на трофични промени на кожата;
- периодот на раѓање на дете;
- чести критични напади на намалување на шеќерот во крвта во текот на изминатите 30 дена;
- компликации на болеста (ретинална хеморагија, гангрена на долните екстремитети, срцев удар, кома).
Ако дијагнозата не е утврдена, но постои сомневање за нејзино присуство, се врши дијагностички скрининг. За почеток, се проценуваат фигурите на шеќер за постот. Ако има броеви во опсег 5,5-6,1 mmol / L во крвта од прст или 6,1-7 mmol / L од вена, лекарот пропишува тест со оптоварување со шеќер.

Прашок за гликоза за истражување може да се купи во аптека
Не се спроведува во акутниот период на болеста или ако пациентот поминува третман со хормони, диуретици, бета-блокатори. Дијагнозата е како што следува:
- последните три дена количината на храна со јаглени хидрати не е ограничена;
- наутро пациентот не јаде, можете да пиете само вода;
- земете крв од вена или прст;
- предметот пие сладок раствор базиран на прашок за гликоза;
- по 2 часа, биоматеријалот повторно се зема на ист начин.
Друга важна анализа е студијата на гликозилиран хемоглобин. Здравите луѓе имаат резултати од 4 до 6%. Кај дијабетичарите, бројките зависат од тоа колку е високо нивото на гликемија. Патологијата се смета за резултат над 6,5%.
Карактеристики на третман
Главните цели на терапијата:
- постигнување соодветна контрола врз биохемиските параметри и текот на метаболичките процеси;
- спречување на развој на васкуларни компликации.
Современи методи на лекување вклучуваат употреба на диетална терапија, физичка активност, лекови.
Прочитајте повеќе за принципите на третман на дијабетес тип 2 во овој напис.
Корекција на исхраната
Главните цели на диеталната терапија:
- спречување на зголемен шеќер во крвта после јадење;
- борба против патолошка тежина;
- отстранување на „лошиот“ холестерол од телото;
- намалување на ризикот од развој на компликации на болеста;
- обезбедување на организмот со сите потребни витамини, минерали, хранливи материи.
Квалификуван диететичар или ендокринолог помага да се пресмета дневната калориска вредност за одреден пациент. Пациентот треба да јаде често, но во мали делови, да одбие шеќер и други јаглени хидрати храна кои имаат лесно сварливи сахариди во составот. Таквата храна треба да се замени со диетални влакна и растителни влакна, кои исто така припаѓаат на групата јаглени хидрати, но полека го зголемуваат шеќерот во крвта.
Треба да се исфрлат алкохолни пијалоци, особено слатки коктели. При составување на индивидуална диета, важно е да се земе предвид нивото на физичка активност на дијабетичар.
Главните промени во исхраната:
- Намалување на внесот на маснотии во исхраната (масло, маргарин, сладолед, месо и риба од масни сорти).
- Намалување на количината на заситени липиди (свинско месо, колбаси, паста, пушени производи).
- Вклучување на протеински производи во менито (риба, телешко месо, мисирка, пилешко).
- Вклучување на диетални влакна и растителни влакна (зеленчук, овошје, житарки, кафеав ориз).
- Намалување на внесот на холестерол (јајца не повеќе од две парчиња неделно, посеан).

Исхраната треба да биде не само корисна, туку и способна да ја намали патолошката телесна тежина
Од пијалоците е дозволено да се консумира минерална вода без гас, свежо исцедени сокови, зелен чај. Дозволената количина на кефир, млеко и какао треба да се разговара со вашиот лекар.
Со патологија од типот 2, корисна е употреба на одредени зачини. Некои од нив се во можност дури и да ја намалат гликемијата. Експертите препорачуваат вклучување во исхраната:
- куркума;
- цимет
- каранфилче;
- берберис.
Физичка активност
Интензитетот, видот, времетраењето на вежбите вклучени во комплексот, кој се нарекува физикална терапија, зависи од општата состојба на дијабетичарот, фигурите на нејзината гликемија, возраста и нивото на активност во текот на денот. Научниците докажаа дека спортот може да се направи само ако шеќерот во крвта не надминува 14 mmol / L. На повисоки броеви, ризикот од акутни компликации се зголемува за 5 или повеќе пати.
Важно е секојдневно само-следење на нивото на шеќер, крвен притисок, отчукувања на срцето. Соодветната физичка активност ги има следниве ефекти врз телото на дијабетичар:
- ја зголемува чувствителноста на клетките на инсулин;
- го отстранува „лошиот“ холестерол;
- ја зголемува фибринолитичката активност на крвта, го намалува нејзиниот вискозитет;
- го намалува високото ниво на инсулин во крвта;
- го намалува ослободувањето на хормоните на стрес;
- ги зголемува ендорфините и тестостеронот;
- ја подобрува циркулацијата на крвта;
- ја поддржува работата на срцевиот мускул на соодветно ниво.
На пациентите им се препорачува одење, возење велосипед, пливање, скијање, јога.

Пливањето е корисно не само за здравите, туку и за болните луѓе
Третман со лекови
Лековите се користат само доколку не може да се постигне компензација со диета и физичка активност. Препишете таблети за намалување на шеќерот или инсулинска терапија - избор на ендокринолог. Тоа зависи од сериозноста на состојбата, индикаторите за гликемија, присуството на компликации, мотивацијата на пациентот, возраста и полот.
Лекови за намалување на шеќерот во таблети:
- Инхибитори на алфа глукозидаза се нови лекови кои ја забавуваат апсорпцијата на јаглени хидрати од цревниот тракт во крвотокот. Претставници - Акарбоза, Миглитол.
- Препарати на сулфонилуреа (Хлорпропамид, Глипизид, Толбутамид) - ја стимулираат работата на сексуалните клетки на инсулин, го зголемуваат дејството на хормонот, ја зголемуваат чувствителноста на клетките и ткивата кон него.
- Бигуаниди (Метформин, Фенформан) - ја зголемуваат употребата на глукоза на периферијата, ги успоруваат процесите на глукокогеногенеза, го зголемуваат дејството на инсулин, го зголемуваат бројот на чувствителни рецептори на клеточната површина.
Инсулинска терапија
Не само дијабетес мелитус зависен од инсулин, туку и тип 2 од патологијата може да бара вбризгување на инсулин во телото на пациентот. Долготрајната инсулинска терапија е пропишана во случаи кога пациентот има зголемена индивидуална чувствителност на бигвануиди и деривати на сулфонилуреа, во отсуство на ефикасност на третманот со таблети за намалување на шеќерот, а исто така и против позадината на развојот на хронични компликации на дијабетес.
Индикации за привремена терапија со инсулин:
- операции со општа анестезија;
- хормонален третман на надбубрежниот кортекс;
- заразни болести придружени со хипертермија;
- живописни симптоми на недостаток на инсулин во организмот.

Инсулинска терапија - воведување на раствор на инсулин во телото на пациентот со замена намена
Народни лекови
Ефективноста на дури и најдобрите лекови може да се подобри со народни лекови. Тие не се третман на избор на дијабетес, но можат да помогнат во одржување на нивото на гликоза во прифатливи граници.
Рецепт број 1. 100 гр производ треба да се чистат, месете. Како резултат на кашеста маса се истура со литар црвено суво вино. Смесата се инсистира 2 недели на топло место. Користете 1 суп.л-патки. л пред секој оброк.
Рецепт број 2. Извадете ја кора од кромид од четири големи кромид. Мелете и истурете 2 литри ладна вода. По 24 часа, смесата мора да се филтрира. Народен лек се зема половина час пред оброк.
Рецепт број 3. Свежо исцедениот сок треба да се пие пред секој оброк за 3 лажици. л Текот на терапијата е еден месец.
Ваквиот комплексен третман со употреба на диетална терапија, вежбање терапија, третман со лекови и методи на само-мониторинг овозможува да се постигне состојба на компензација, да се спречи развој на голем број компликации, да се спаси и продолжи животот на болните.