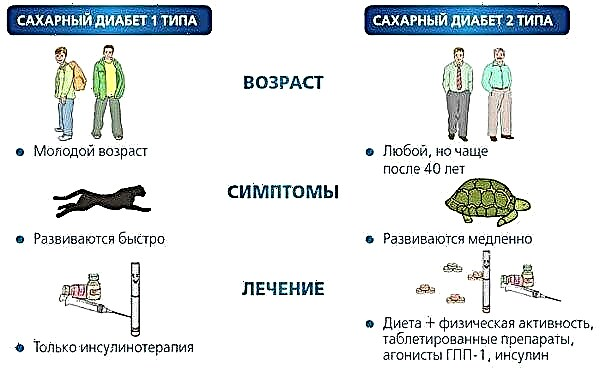
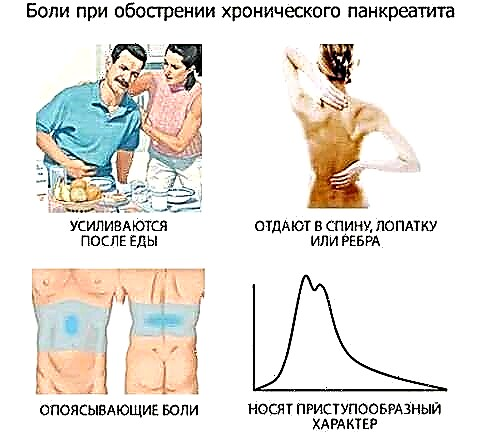
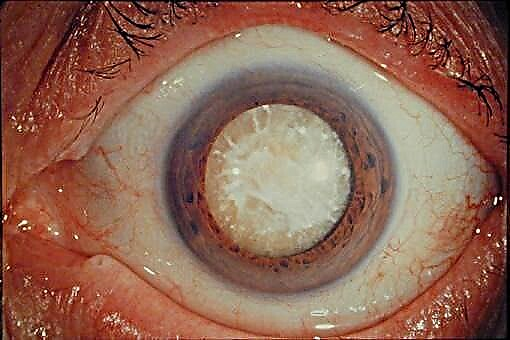
Главната причина за смрт кај дијабетес е срцето и васкуларните заболувања. Тие зафаќаат приближно 82%, а меѓу нив најголем дел е миокарден инфаркт.
Текот на срцев удар кај пациенти со дијабетес е потежок, развој на срцева слабост, срцев удар, аритмија и руптура на срцето.
Во овој случај, беше пронајдена зависност од степенот на оштетување на коронарните артерии кај дијабетичарите од компензираниот дијабетес и степенот на оштетен метаболизам на маснотиите.
Причини за оштетување на срцето и крвните садови кај пациенти со дијабетес
 Предиспозицијата за срцеви заболувања е зголемена кај пациенти со дијабетес, дури и во групи со нарушена толеранција на јаглени хидрати, односно со предибибетес. Оваа тенденција е поврзана со улогата на инсулин во метаболизмот на мастите. Покрај зголемувањето на гликозата во крвта, недостаток на инсулин ја активира липолизата и формирањето на кетонски тела.
Предиспозицијата за срцеви заболувања е зголемена кај пациенти со дијабетес, дури и во групи со нарушена толеранција на јаглени хидрати, односно со предибибетес. Оваа тенденција е поврзана со улогата на инсулин во метаболизмот на мастите. Покрај зголемувањето на гликозата во крвта, недостаток на инсулин ја активира липолизата и формирањето на кетонски тела.
Во исто време, нивото на триглицериди во крвта се зголемува, зголемениот внес на масни киселини во крвта. Вториот фактор е зголемување на коагулацијата на крвта, формирање на згрутчување на крвта во садовите. Зголемената гликоза го забрзува формирањето на гликозилирани протеини, нејзината поврзаност со хемоглобинот го нарушува испораката на кислород до ткивата, со што се зголемува хипоксија.
Кај дијабетес тип 2, и покрај зголемената концентрација на инсулин во крвта и хипергликемија, ослободувањето на антагонисти на инсулин се зголемува. Еден од нив е соматотропин. Ја подобрува поделбата на васкуларните мазни мускулни клетки и навлегување на маснотиите во нив.
Атеросклерозата, исто така, напредува со такви фактори;
- Дебелината
- Артериска хипертензија.
- Пушење
Појавата на протеини во урината е неповолен прогностички знак за срцев удар со дијабетес.
Дијабетичен слободен безболен миокарден инфаркт
 Миокарден инфаркт кај дијабетес има карактеристики на клинички манифестации. Се развива со долг тек на дијабетес мелитус и може да нема манифестации на корорнарна срцева болест (CHD). Ваквата безболна исхемија се развива во „скриен“, асимптоматски срцев удар со дијабетес.
Миокарден инфаркт кај дијабетес има карактеристики на клинички манифестации. Се развива со долг тек на дијабетес мелитус и може да нема манифестации на корорнарна срцева болест (CHD). Ваквата безболна исхемија се развива во „скриен“, асимптоматски срцев удар со дијабетес.
Можни причини за овој курс може да бидат ширење на васкуларни лезии на мали капилари во внатрешниот wallид на срцето, што доведува до нарушена циркулација на крвта и појава на исхемија и неухранетост на миокардот. Дистрофичните процеси ја намалуваат чувствителноста на рецепторите на болка во срцевиот мускул.
Истата лезија на мали капилари го комплицира развојот на колатерална (бајпас) циркулација на крвта, што придонесува за повторени срцеви напади, аневризма и руптура на срцето.
Кај дијабетес мелитус и миокарден инфаркт, ваквиот безболен тек доведува до доцна дијагноза, со што се зголемува ризикот од смртност кај пациенти. Ова е особено опасно со повторливи обемни срцеви напади, како и со висок крвен притисок.
Причините зошто миокардниот инфаркт и дијабетесот честопати се придружни едни со други се:
- Поразот на малите крвни садови во срцевиот мускул.
- Промена на способноста за коагулација и склоност кон тромбоза.
- Ненадејни флуктуации во шеќерот во крвта - лабилен дијабетес.
Во лабилниот тек на дијабетес, преголема доза на инсулин и придружна хипогликемија предизвикува ослободување на катехоламини во крвта од надбубрежните жлезди.
Под нивно дејство, садовите се спазматични, се зголемува срцевиот ритам.
Фактори на ризик за компликации на срцев удар кај дијабетес
 Со корорнарна срцева болест, вклучително и по срцев удар, со дијабетес, конгестивна срцева слабост, заедничка лезија на срцевите садови, напредува побрзо. Присуството на дијабетес го отежнува извршувањето на васкуларната операција за бајпас. Затоа, пациентите со дијабетес треба да започнат со третман на срцеви заболувања што е можно порано.
Со корорнарна срцева болест, вклучително и по срцев удар, со дијабетес, конгестивна срцева слабост, заедничка лезија на срцевите садови, напредува побрзо. Присуството на дијабетес го отежнува извршувањето на васкуларната операција за бајпас. Затоа, пациентите со дијабетес треба да започнат со третман на срцеви заболувања што е можно порано.
И планот за преглед за такви пациенти неопходно вклучуваат стресни тестови за време на ЕКГ, мониторинг на ритам и отстранување на ЕКГ во текот на денот. Ова е особено индицирано со истовремено пушење, абдоминална дебелина, артериска хипертензија, зголемена триглицериди во крвта и намалена липопротеини со висока густина.
Во појава на миокарден инфаркт, како и дијабетес мелитус, наследна предиспозиција игра улога. Затоа, кога пациентот со дијабетес има блиски роднини кои имале инфаркт на миокардот, нестабилна ангина или други варијанти на корорнарна срцева болест, тој се повикува на зголемен ризик од васкуларни катастрофи.
Покрај тоа, дополнителни фактори кои придонесуваат за тешкиот тек на срцеви заболувања кај пациенти со дијабетес се:
- Периферна артериска ангиопатија, ендетеритистис облитеранс, васкулитис.
- Дијабетична ретинопатија
- Дијабетична нефропатија со албуминурија.
- Нарушувања на коагулација
- Дислипидемија
Третман на миокарден инфаркт со дијабетес
 Главниот фактор што ја одредува прогнозата на срцев удар кај пациенти со дијабетес мелитус е стабилизирање на гликемиските цели. Во исто време, тие се обидуваат да го задржат нивото на шеќер од 5 до 7,8 mmol / L, овозможувајќи зголемување до 10. Не се препорачува намалување под 4 или 5 mmol / L.
Главниот фактор што ја одредува прогнозата на срцев удар кај пациенти со дијабетес мелитус е стабилизирање на гликемиските цели. Во исто време, тие се обидуваат да го задржат нивото на шеќер од 5 до 7,8 mmol / L, овозможувајќи зголемување до 10. Не се препорачува намалување под 4 или 5 mmol / L.
На пациентите им е прикажана инсулинска терапија не само за дијабетес мелитус тип 1, туку и постојана хипергликемија над 10 mmol / l, парентерална исхрана и сериозна состојба. Ако пациентите примале терапија со пилули, на пример, земале Метформин и имаат знаци на аритмија, срцева слабост, тешка ангина пекторис, тогаш се префрлаат и на инсулин.
Инсулин со кратко дејство се администрира континуирано интравенски во dropper паралелно со 5% гликоза. Нивото на шеќер се мери секој час. Ако пациентот е свесен, тогаш тој може да земе храна на позадината на засилена инсулинска терапија.
Преземањето лекови за намалување на шеќерот во случај на инфаркт на миокардот од групата сулфанилуреа или глина е можно само со елиминација на знаци на акутна коронарна инсуфициенција. Лек како што е Метформин, со редовна употреба, ја намалува веројатноста за развој на миокарден инфаркт и корорнарна срцева болест, е контраиндициран во акутниот период.
Метформин не дозволува брза контрола на гликемијата, а неговата администрација во услови на неухранетост доведува до зголемен ризик од млечна ацидоза.
Метформин, исто така, негативно влијае на долгорочниот клинички исход на миокарден инфаркт.
Во исто време, беа добиени докази дека по операцијата на васкуларна бајпас, лекот метформин 850 ја подобрува хемодинамиката и го скратува периодот на опоравување по операцијата.
Главните насоки на третман на миокарден инфаркт:
- Одржување на нормален шеќер во крвта.
- Спуштање и одржување на крвниот притисок на ниво од 130/80 mm Hg
- Намалување на холестеролот во крвта.
- Антикоагуланси за намалување на крвта
- Препарати за срце за третман на корорнарна срцева болест
Исхрана по срцев удар кај пациенти со дијабетес
 Исхраната по срцев удар со дијабетес зависи од периодот на заболување. Во првата недела по развојот на миокарден инфаркт, се прикажани чести фракционо јадење со пире од зеленчук супи, пире од зеленчук, освен компири, житарки, освен гриз и ориз. Солта не може да се користи.
Исхраната по срцев удар со дијабетес зависи од периодот на заболување. Во првата недела по развојот на миокарден инфаркт, се прикажани чести фракционо јадење со пире од зеленчук супи, пире од зеленчук, освен компири, житарки, освен гриз и ориз. Солта не може да се користи.
Дозволено е варено месо или риба без сосови, по можност во форма на котлети со пареа или ќофтиња. Можете да јадете урда, омлет со пареа и пијалоци со кисело млеко со малку маснотии. Забрането е пушење, маринада, конзервирана храна, сирење, кафе и чоколада, силен чај.
Во втората недела, можете да дадете храна не сецкана, но остануваат ограничувањата за употреба на сол, зачинета, пржена, конзервирана и масна храна. Рибите и јадењата со месо им е дозволено да јадат не повеќе од еднаш на ден, а Навар е забранет. Можете да готвите урда и тепсија од житни култури, пире од карфиол, тиквички, моркови.
Третата фаза на лузни започнува за еден месец, а диетата за срцев удар во овој период треба да биде нискокалорична, течноста е ограничена на литар дневно, а солта може да биде не повеќе од 3 g Препорачани јадења со морска храна, како и храна богата со калиум: грав, море зелка, ореви, леќа.
Основни принципи на исхрана по срцев удар:
- Намалете го внесот на калории.
- Исклучете храна со холестерол: масно месо, месо, маснотии, масни животни, путер, павлака, крем за маснотии.
- Исклучете едноставни јаглени хидрати: шеќер, колачи, слатки.
- Одбијте какао, кафе, зачини. Ограничете го чоколадото и чајот.
- Намалете ја течноста и солта.
- Не можете да пржете храна.
Исхраната на пациентите вклучува растително масло, зеленчук, освен компир, житарки од цели зрна, незасладено овошје и бобинки. Подобро е да го ограничите месото на 1 пат на ден 3-4 пати неделно. Риба со малку маснотии, урда, кефир, јогурт, ферментирано печено млеко и јогурт без адитиви се препорачуваат како извор на протеини. Може да готвите омлет 1 пат на ден.
Се препорачува да се консумира зеленчук што е можно свеж во салати со растително масло и билки, првите јадења се подготвуваат во форма на вегетаријански супи. Гарнир може да се готви со чорба од зеленчук или тепсија.
За подобрување на вкусот на садовите, се користи сок од лимон и домат, се користи јаболков оцет. За да ја зголемите содржината на растителни влакна во исхраната, треба да користите трици како додаток на житарки, урда и пијалоци со кисело млеко.
Треба да се следат сите принципи во исхраната за дијабетес, земајќи го предвид намалувањето на внесот на животински масти и месо. Се препорачува дефинитивно да се намали телесната тежина кога се зголемува, бидејќи тоа поволно влијае на текот на дијабетес и корорнарна срцева болест.
Во видеото во оваа статија, продолживме да се шириме на темата срцев удар кај дијабетес.