Панкреатитис и дијабетес често се развиваат истовремено. Вториот е комплексно ендокрино заболување, кое се карактеризира со кршење на сите видови метаболички процеси.
Карактеристики на текот на дијабетес кај хроничен панкреатитис
Дијабетес на панкреасот не секогаш се развива со воспаление на панкреасот. Но, ако тоа се случи, има голем број на карактеристики.
Панкреатитис и дијабетес често се развиваат истовремено.
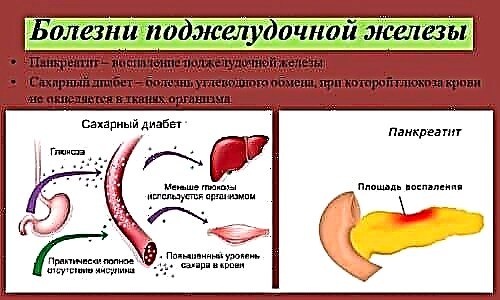
Кај хроничен панкреатитис се јавуваат ендокрини нарушувања, кои можат да се појават и во форма на хипогликемија и во форма како што е панкреатогено дијабетес мелитус. Хипогликемијата се јавува со сите симптоми типични за болеста, кои вклучуваат постојано чувство на глад, слабост, периоди на напади или треперење низ целото тело.
Што се однесува до дијабетесот, ова не е болест од типот 2, туку посебна варијанта за тоа, која е изолирана во типот 3.
На пример, таков дијабетес често се развива кај луѓе со нормална или дури и тенка телесна форма и нема никаква врска со дебелината како таков. Исто така, не постои поврзаност со отпорност на инсулин или генетска предиспозиција. Зголемувањето на шеќерот во крвта често се случува скоро незабележливо.
Симптомите се појавуваат неколку години откако ќе се забележи првата болка во стомакот поврзана со промени во голем број на панкреасни клетки.
Карактеристики на панкреатогениот дијабетес мелитус се:
- мала потреба за инсулин;
- ретка појава на кетоацидоза;
- зголемена осетливост на заразни и кожни заболувања.
Механизмот на транзиција на панкреатитис на дијабетес
Панкреатитис и дијабетес не се развиваат секогаш во исто време. Механизмот на транзиција на хроничен панкреатитис (ЦП) на дијабетес не е добро разбран. Има малку повеќе информации за акутен панкреатитис (ОП), бидејќи е полесно да се дијагностицира.

Со егзацербација на хроничен панкреатитис, се развива минлива хипергликемија, која е поврзана со едем на панкреасот.
Статистичките податоци покажуваат дека минлива хипергликемија во вакви ситуации се јавува кај 50% од случаите, но стабилната опстојува само во 15% откако страда од ОП
Со егзацербација на хроничната форма на болеста се развива и преодна хипергликемија, која е поврзана со едем на панкреасот.
Во исто време, нивото на трипсин се крева во крвта и го намалува производството на инсулин. Како што нападот заминува, нивото на гликоза во крвта се враќа во нормала.
Причини
Ризикот од развој на дијабетес не зависи од степенот на некроза на панкреасот, туку од кои методи на хируршки третман биле користени. На пример, со панкреатодуоденектомија, веројатноста за развој на постоперативна дијабетес достигнува 50%.
Се разликуваат следниве причини за развој на дијабетес мелитус тип 3:
- Хронично воспаление на панкреасот. Таа е предизвикана од различни фактори, на пример, недостаток на навремено лекување за акутно труење со храна, неухранетост и др. Постои зголемување на бројот на ензимите на панкреасот, и тие го уништуваат овој орган.
- Хирургија.
- Присуство на лоши навики.
- Вишок тежина како резултат на неухранетост.
- Други болести на панкреасот и гастроинтестиналниот тракт, поради што е нарушена ендокрината функција и се зголемуваат нивото на гликоза во крвта.







Симптоматологија
Прво, постојат симптоми карактеристични за оштетување на ткивото на панкреасот:
- гадење без повраќање;
- чести металоиди;
- подуеност и надуеност;
- епигастрична болка;
- нестабилна столица, дијареја или други нарушувања на дигестивниот систем.
Овој вид дијабетес е благ. Тестовите покажуваат релативно мало зголемување на гликозата во крвта. Но, честопати има напади на хипогликемија. Со текот на времето, гликозата во крвта почнува да се зголемува поинтензивно, веќе постојат класични знаци на дијабетес, вклучувајќи постојана жед и сува кожа.
Компликација како што е кетоацидоза или кетонурија во овој случај е ретка. Но, може да се појават компликации од други органи - дијабетична невропатија, нарушена бубрежна функција, ретинопатија.
Превенција и третман на дијабетес на панкреасот
Терапијата на хроничен панкреатитис се спроведува истовремено со третман на дијабетес. Ги вклучува следниве нагласувања:
- Усогласеност со диетата. Бидејќи болеста е предизвикана од метаболички нарушувања, потребно е да се прилагоди диетата за да се подобри метаболизмот и да се елиминира хиповитаминоза и недостаток на протеини.
- Земање лекови кои го намалуваат шеќерот. Неопходно е да се нормализира метаболизмот на јаглени хидрати, ендо и егзокриниот систем. За да го направите ова, земете инсулин - во мали дози и за кратко време, а потоа - сулфа лекови, на пример, Дијабетон.
- Постоперативна терапија за замена, земање ензими (на пример, панкреатинум).
- Заштита на клетките на црниот дроб (пропишано Суштинско форте).
- Авто-трансплантација на островските клетки.



Диететски правила за болести
За да избегнете патолошки промени во клетките на панкреасот на телото, треба целосно да исклучите голем број на производи.
Производи што можат и не можат
Со овие болести, од исхраната се исклучени следниве работи:
- масни месо;
- млечни производи (павлака, павлака, интегрално млеко со малку маснотии);
- каква било брза храна;
- зеленчук (ротквици, лук, кромид, спанаќ);
- овошје - грозје, ананас;
- мешунки;
- зачини
- печење путер, чоколадо, сладолед;
- готови сосови - мајонез, кечап, сос од соја, доматно пире, па дури и сок.
Забрани богата риба и супа од месо.







Диета за растенија
Извори на растителни протеини се мешунките. Но, со хроничен панкреатит, тие се забранети, затоа, растителна диета за овие болести не е пропишана.
Диета 9 за панкреатитис
Храната во која јаглехидратите ја играат улогата на природен конзерванс, се исклучени од исхраната. Ова се банани, датуми, смокви, домати, грозје.
Се препорачуваат слатки и кисели плодови и овошје - скоро сите агруми (со исклучок на грејпфрут и лимон - содржат премногу киселина), јаболка, киви, цреша, црна рибизла, брусница и лингори.
Диета 5 за дијабетес
Табелата за третман бр.5 според М. Певзнер е пропишана за пациенти со хроничен панкреатитис или патологии на хепатобилијарниот систем. Главните точки се комбинираат со барањата на диета за дијабетес:
- Намалување на потрошувачката на масти, отфрлање на пржена, зачинета, солена храна, конзервирано месо и зеленчук, пушеле месо.
- Усогласеност со правилата за готвење. Дозволено е готвење, чорба, пареа, печење без кора.
- Храната треба да биде фракционо, поделена на 5-6 оброци. Со егзацербација на панкреатитис, сите јадења се служат во течна или полу-течна форма, со ремисија, исечени на мали парчиња.
- Исклучени се производи кои ја подобруваат подвижноста на цревата, се вари подолго време и можат да предизвикаат ферментација - свеж леб, мешунки, зелка итн.
Важно е да се пие доволно течност - 1,5 литри чиста вода без гас дневно.






Како да се комбинираат табелите 9 и 5?
Оваа состојба на телото, во која панкреатитис е придружена со дијабетес мелитус, бара посебен пристап кон исхраната. Но, и двете терапевтски диети се доста блиски, сугерираат голем број на општи правила и ограничувања.
Неделна диета за заболувања на зглобовите
Ендокринолог ќе ви препише диета, но ќе мора да подготвите план за исхрана за секоја недела самостојно.
Пример за процент:
| Ден во неделата | Диета |
| Понеделник |
|
| Вторник |
|
| Среда |
|
| Четврток |
|
| Петок |
|
| Сабота |
|
| Недела |
|
Некои едноставни рецепти
Правилната исхрана игра важна улога. Но, тоа не значи дека треба да биде монотоно. Од време на време можете да се лекувате себеси до десерт.







Пудинг за месо
За готвење, земете посно месо, на пример, говедско месо - 150 гр. Мора да се вари и да се пренесе преку мелница за месо.
Исто така, за пудингот ќе ви треба 1 јајце, 1 лажица масло. гриз, малку растително масло.
Семолијата е претходно наполнета со зовриена вода (1/3 чаша), така што отекува. Во подготвеното мелено месо се додаваат јајца и гриз, сè е измешано, солено по вкус. Маслото ја подмачкува формата пред да ја ставите во двоен котел.
Винагрет
Со панкреатитис, можете да готвите винегрет. Takeе бидат потребни 100 гр компири, 90 гр цвекло, 60 гр моркови, 60 гр свежи краставици, сол по вкус, 1 лажица масло. растително масло за полнење гориво.
Компирите, цвекло и моркови треба да се готват одделно едни од други, да се оладат и исечат на коцки. Излупете ги краставиците и исечете ги на коцки. Ако сакате, можете да додадете зелена салата. Зеленчукот се меша со додавање сол и масло.
Урда Суфле
За ова јадење ќе ви требаат 300 гр урда со малку маснотии и иста количина јаболка, 2 јајца, 100 гр суво грозје, кои се претходно измиени и парени во зовриена вода.
Јаболкото мора да се излупи од семе и кора, потоа да се изренда на фин ренде. Суво грозје, јајца и како резултат јаболка се додаваат во масата за кајмак, сè е темелно измешано, се пренесува во пергамент во форма и се става во рерната, загреана на 180 ° С. Треба да печете урда суфле 40 минути.
Пијалок од шипинка
Подгответе го од сувото овошје на ова растение. Сварено веднаш во термос. За 1 литар врела вода треба да земете 4 суп.л-патки. овошје. Нанесете го пијалокот неколку часа. Не можете да додадете шеќер во тоа.